Dr Panagiotis A. Paraschakis Neuroradiologue Interventionnel
La neuroradiologie interventionnelle (INR), également connue sous le nom de chirurgie neuro-interventionnelle (NIS), de thérapie endovasculaire (EVT), de neurochirurgie endovasculaire et de neurologie interventionnelle, est une sous-spécialité médicale de la neurochirurgie, de la neuroradiologie, de la radiologie interventionnelle et de la neurologie. Elle utilise des techniques par cathéter endovasculaire et guidage par imagerie pour le diagnostic et le traitement de divers troubles neurovasculaires de la tête, du cou et de la colonne vertébrale. Bien que les techniques de neurologie interventionnelle existent depuis des décennies, des essais récents majeurs sur la thrombectomie après un accident vasculaire cérébral ont constitué une pierre angulaire dans l’évolution de la neurologie et de la neuroradiologie interventionnelles.
L’imagerie nécessite un équipement de haute technologie pour guider les instruments utilisés au cours de la procédure. De fins tubes (cathéters) et des fils sont insérés dans les vaisseaux sanguins et dirigés vers la zone affectée. Les traitements, en cas d’anévrisme ou de retrait de caillots sanguins, sont délivrés par ces cathéters. L’angiographie diagnostique constitue la base du domaine, sur laquelle reposent et s’exécutent les procédures interventionnelles pour traiter une variété de maladies.
Les bénéfices pour les patients sont considérables. L’avantage principal est la réduction de la douleur ainsi qu’un séjour hospitalier et une période de récupération plus courts, grâce à la nature mini-invasive de l’intervention. Autrement, une chirurgie ouverte aurait été nécessaire. De plus, l’utilisation d’un équipement de technologie avancée assure une localisation précise de la zone atteinte et donc une meilleure prise en charge du problème.
Hôpitaux Partenaires
Hôpitaux Partenaires
Quelles pathologies vasculaires traitons-nous ?
Nous traitons les anévrismes cérébraux, les accidents vasculaires cérébraux ischémiques, les malformations ou fistules artérioveineuses du cerveau et de la moelle épinière, les sténoses des artères cérébrales et cervicales, les hématomes sous-duraux chroniques, ainsi que les sténoses des sinus veineux cérébraux.
Questions Fréquemment Posées (FAQ)
À propos de l’anévrisme cérébral
Qu’est-ce qu’un anévrisme cérébral ?
Un anévrisme intracrânien, ou anévrisme cérébral, est une dilatation pathologique de la paroi d’un vaisseau sanguin qui forme un sac. À l’intérieur de ce sac, le sang circule sous pression, ce qui augmente sa fragilité. Le risque principal est sa rupture et la survenue d’une hémorragie, qui se localise le plus souvent dans les enveloppes du cerveau, les méninges.
Les facteurs de risque connus pour les anévrismes, en dehors de l’hérédité, sont le tabagisme, l’hypertension artérielle et la consommation excessive d’alcool.
Comment les anévrismes sont-ils découverts ?
Les anévrismes sont souvent découverts par hasard lors d’un examen (angio-CT ou angio-IRM) réalisé pour une autre raison. Dans d’autres cas, ils se révèlent après leur rupture, provoquant un mal de tête soudain et intense, pouvant s’accompagner de vomissements ou de douleurs cervicales.
Comment les anévrismes sont-ils traités ?
Il existe deux types d’approches thérapeutiques pour les anévrismes.
L’approche neurochirurgicale, où l’anévrisme est abordé par une intervention ouverte et isolé de la circulation au moyen d’un ou plusieurs clips.
L’approche endovasculaire, où le matériel est navigué à travers les artères et des spirales métalliques (coils) sont placées à l’intérieur de l’anévrisme, seules ou en combinaison avec une endoprothèse (stent). Une catégorie spéciale de stent, appelée modificateur de flux, peut également être placée dans l’artère porteuse de l’anévrisme afin de rediriger la circulation sanguine.
Tous les anévrismes nécessitent-ils un traitement ?
Les anévrismes qui ont saigné nécessitent un traitement urgent. Les anévrismes découverts fortuitement sont évalués au cas par cas, en fonction de leur taille, de leur forme, de leur localisation ainsi que de la présence de facteurs de risque. Selon cette évaluation, nous recommandons soit un traitement, soit une surveillance.
Accident Vasculaire Cérébral (AVC) Ischémique
L’AVC ischémique est la première cause de handicap dans le monde occidental. Il est dû à l’occlusion d’une artère cérébrale par un caillot provenant le plus souvent du cœur ou des artères carotides.
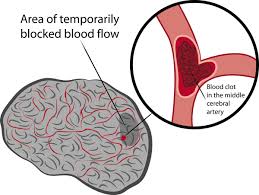
Quels sont les symptômes ?
Des symptômes tels que la paralysie du visage avec chute de la commissure labiale, la perte de force ou la paralysie du bras et de la jambe du même côté, la difficulté ou l’incapacité à parler ou à comprendre, la perte de la vision, la perte d’équilibre, l’instabilité, l’engourdissement ou la perte de la sensibilité au toucher peuvent être des signes d’un accident vasculaire cérébral.
Quelles sont les actions à entreprendre ?
Si nous sommes témoins d’un tel épisode chez un proche, un ami ou même une personne inconnue, il faut immédiatement appeler une ambulance afin que le patient soit transféré rapidement à l’hôpital. Là, il sera évalué par des spécialistes et orienté vers des examens complémentaires, tels qu’un scanner cérébral (CT, angio-CT). En cas de découverte d’une occlusion d’un vaisseau important (gros vaisseau) irriguant le cerveau, le patient doit subir une intervention thérapeutique.
Quel est le traitement de l’AVC ischémique ?
Il existe deux principales approches thérapeutiques lorsque les conditions sont remplies. Tout d’abord, l’administration intraveineuse d’un médicament capable de dissoudre le caillot (thrombolyse intraveineuse). Cependant, l’approche la plus efficace est l’extraction interventionnelle du caillot. Cette intervention s’appelle la thrombectomie mécanique. Plus elle est réalisée rapidement, plus les chances que le patient retrouve son autonomie sont élevées.
Quels facteurs de risque peuvent être modifiés ?
Après un AVC ischémique, qu’il ait ou non des conséquences importantes pour le patient, il est indispensable d’effectuer un examen cardiologique complet afin d’exclure ou de traiter des pathologies cardiaques susceptibles de provoquer un nouvel épisode. Un contrôle doit également être réalisé sur les vaisseaux qui irriguent le cerveau (les carotides et les artères vertébrales), ainsi que sur les grandes artères intracrâniennes (carotides internes, artères cérébrales moyennes, artères vertébrales, artère basilaire).
Les sténoses artérielles peuvent-elles être traitées ?
Dans le cas où une sténose des artères, avant ou à l’intérieur du cerveau, est symptomatique (provoquant un AVC ischémique), il est très probable qu’un traitement soit nécessaire. Celui-ci peut être réalisé par voie endovasculaire : au niveau du rétrécissement, l’artère est dilatée à l’aide d’un ballon (angioplastie) et une endoprothèse (stent) est mise en place.
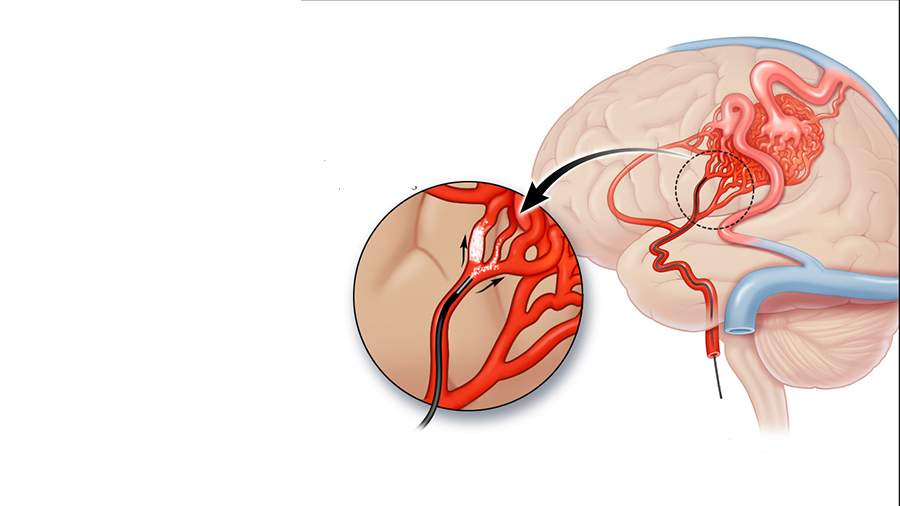
Malformation Artérioveineuse (MAV)
Il s’agit d’une communication pathologique entre des artères et des veines, médiée par des vaisseaux dysplasiques (nidus). Cette pathologie peut être découverte par hasard (à la suite d’une IRM ou d’un scanner), après une crise d’épilepsie ou à la suite d’une hémorragie (hématome intracérébral).
Questions Fréquemment Posées (FAQ)
À propos de la Malformation Artérioveineuse (MAV).
Quelle est la stratégie que nous suivons pour les malformations artérioveineuses (MAV) ?
Lorsqu’une malformation artérioveineuse (MAV) est découverte fortuitement, l’étape suivante consiste à réaliser une angiographie cérébrale numérique (DSA brain) afin d’en identifier les caractéristiques exactes et d’évaluer son risque. Si l’on constate la présence supplémentaire d’anévrismes ou de fistules artérioveineuses, un traitement peut être nécessaire. Sinon, la conduite habituelle est de surveiller la MAV.
Si la MAV saigne, un traitement doit être réalisé dans un délai de 4 à 6 semaines après l’épisode.
Comment la malformation artérioveineuse (MAV) est-elle traitée aujourd’hui ?
Il existe trois approches différentes pour le traitement des MAV.
Endovasculaire : à l’aide d’une technique passant par les artères ou les veines, des microcathéters sont introduits jusqu’au site de la pathologie, puis un matériau embolique liquide spécial est utilisé pour l’obstruer.
Chirurgie neurochirurgicale ouverte : la pathologie est abordée de l’extérieur et isolée au moyen de clips ou de cautérisation.
Radiochirurgie : généralement par une dose unique de rayonnement (Gamma Knife / CyberKnife). Cette méthode agit progressivement sur une période de 3 à 5 ans.
Un traitement combinant plusieurs de ces méthodes peut être nécessaire selon le cas.
Fistule Artérioveineuse (FAV)
Cette pathologie se caractérise par une communication directe entre une ou plusieurs artères et les veines. La FAV, ou fistule, peut être découverte soit de façon fortuite, soit après un épisode hémorragique. Dans le premier cas, une angiographie cérébrale numérique est réalisée afin de classifier la fistule et d’évaluer le risque hémorragique. Si ce risque est jugé élevé, nous recommandons une intervention utilisant les mêmes techniques. En cas d’hémorragie, l’intervention est effectuée en phase aiguë.
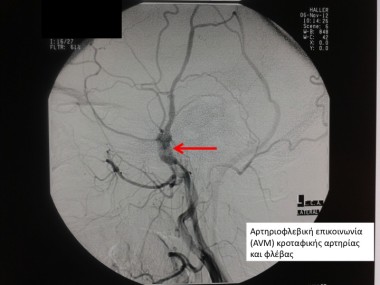
Où se situe la malformation artérioveineuse (MAV) ou la fistule artérioveineuse (FAV) ?
Ces pathologies peuvent se retrouver dans tout le corps. Le domaine d’étude et de traitement de la neuroradiologie concerne cependant ces pathologies vasculaires du cerveau (intracrâniennes) et de la moelle épinière. Leur localisation au niveau de la moelle épinière se manifeste par une paralysie progressive des membres inférieurs.
Hématome Sous-Dural Chronique
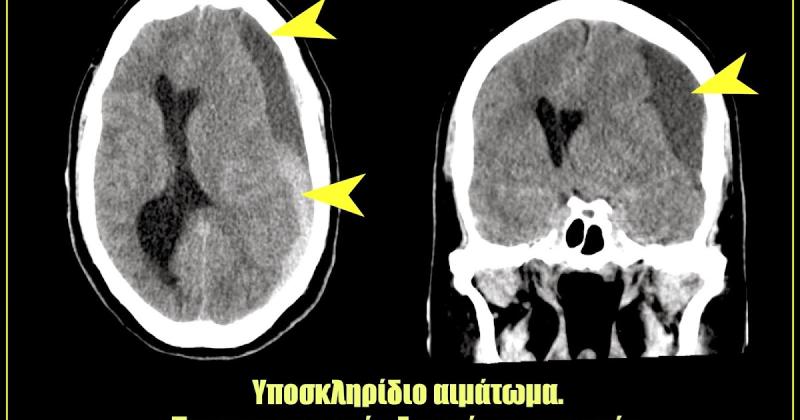
Cette pathologie concerne principalement les patients de plus de 70 ans et se rapporte aux épisodes d’accumulation de sang dans les enveloppes du cerveau, spécifiquement sous la dure-mère. Il s’agit généralement d’épisodes récurrents avec une présentation clinique très variable, allant de l’absence de symptômes à la paralysie et aux troubles cognitifs.
Quel est le traitement de l’hématome sous-dural chronique ?
Le traitement peut consister en une simple surveillance ou en un drainage chirurgical. Plus récemment, une nouvelle technique a été introduite : l’embolisation de l’artère méningée moyenne, qui s’est révélée très efficace pour accélérer le temps nécessaire à la résorption de l’hématome et pour réduire les récidives. Cela permet d’éviter des interventions chirurgicales supplémentaires. L’embolisation peut être réalisée en association avec l’ablation chirurgicale de l’hématome ou bien comme traitement unique.
Avez-vous encore des questions ?
Envoyez-nous un e-mail pour plus d’informations ou pour l’évaluation de vos examens.
Dr Panagiotis A. Paraschakis Neuroradiologue Interventionnel
Le Dr Panagiotis Paraschakis est diplômé de la Faculté de Médecine de l’Université Aristote de Thessalonique. Il a obtenu son titre de spécialisation en Radiologie Diagnostique en 2016 à Athènes.
Il s’est spécialisé en neuroradiologie interventionnelle à l’hôpital Fondation Adolphe de Rothschild à Paris. Il a travaillé en tant que spécialiste à l’Hôpital Neurologique de Lyon et à l’Hôpital Pasteur II de Nice.
Depuis mai 2021, il exerce à Chypre.
Depuis juillet 2025, il est formateur en Neuroradiologie Interventionnelle à l’Hôpital Universitaire Général d’Alexandroupolis.
